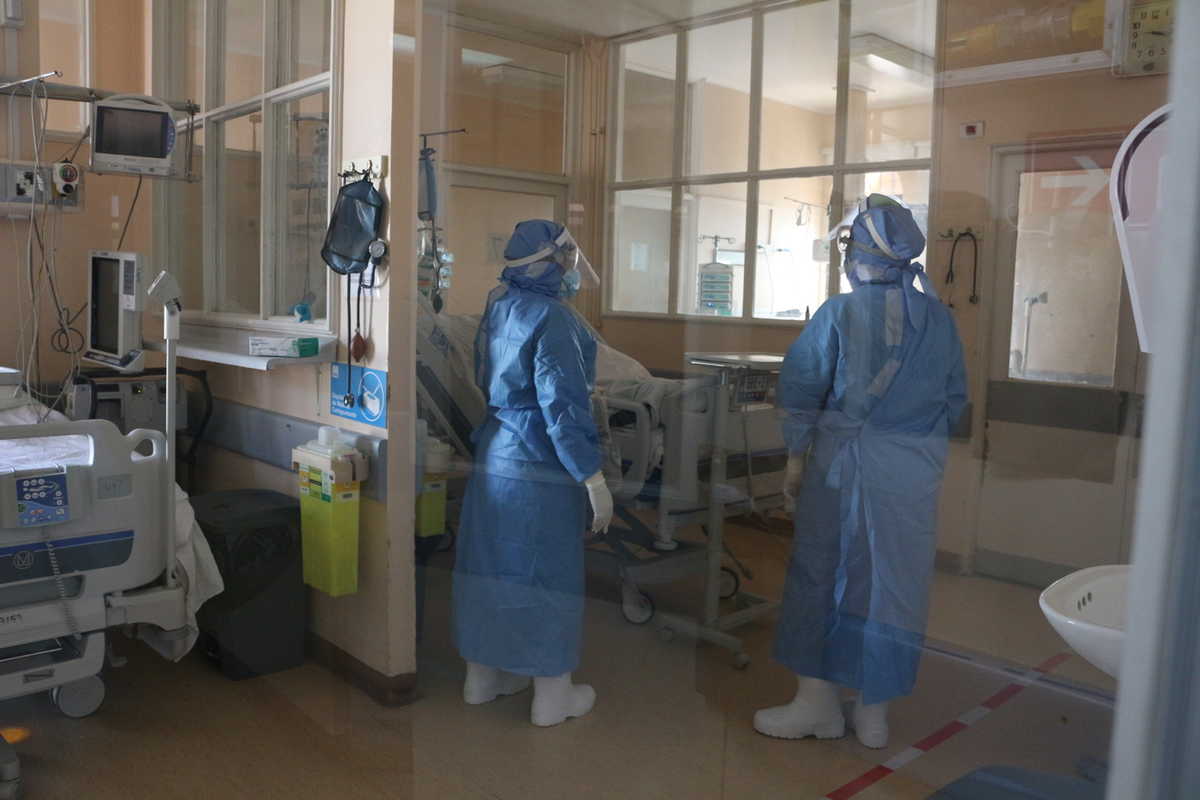
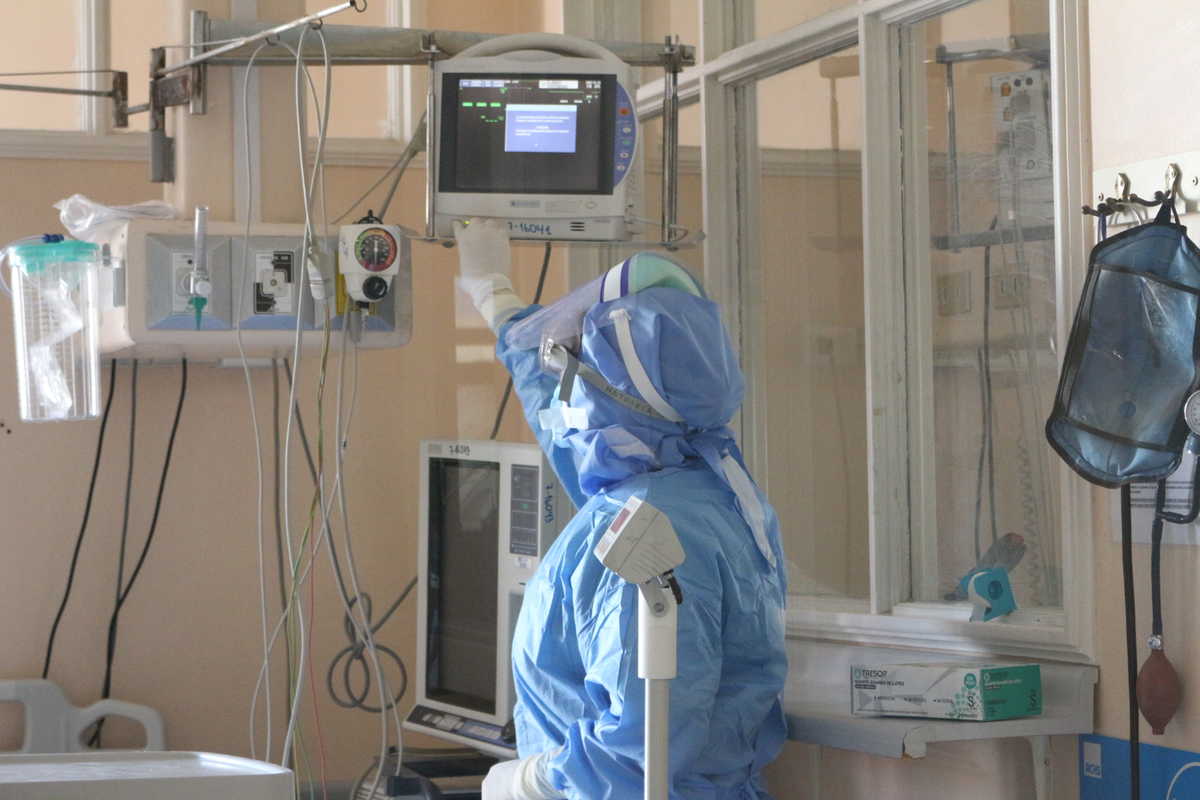
Cuando se habla de los cuidados y de la preparación de la red asistencial para atender pacientes con patología covid lo primero que uno piensa es en la disponibilidad de camas críticas y del número de ventiladores mecánicos para tratar a la población.
Sin embargo, cada uno de estos ventiladores mecánicos requiere de un equipo humano para manejarlo y para entregar los cuidados que demandan quienes deben ser conectados a estos dispositivos para poder sobrevivir.
Actualmente en la región de Coquimbo se mantienen 9 personas con ese tipo de soporte, una realidad distinta a lo que vive el personal médico de otras regiones de Chile, es por eso que durante este tiempo los profesionales se han estado capacitando y recogiendo la experiencia de sus pares con el fin de estar mejor preparados para los meses más críticos.
La unidad crítica de los hospitales está compuesta por diversos profesionales del área de la salud, médicos, kinesiólogos, enfermeros y técnicos en enfermería (TENS) que cumplen un rol fundamental para la supervivencia de los pacientes.
Patrick Sepúlveda, kinesiólogo Unidad de Paciente Crítico del Hospital de la Serena y miembro del colegio de kinesiólogos, contó que el 15% de los pacientes covid requiere de oxígeno y de ese 15% cerca de un 5% sufría alguna enfermedad crítica que requería ventilación mecánica.
“Lo importante es definir lo que el paciente va a requerir, el tipo de oxígeno, con que dispositivo vamos a entregar el oxígeno y después la decisión más fundamental es decidir que paciente va a requerir un ventilador mecánico versus el paciente que probablemente no lo va a necesitar”.
La falta de oxigenación en la sangre y en los tejidos impide que los pacientes puedan respirar normalmente, provocando agotamiento muscular, “en esos pacientes nosotros tenemos que realizar la intubación endotraqueal, que es instalar un dispositivo en la vía aérea, en la boca del paciente, que va hacia la tráquea y conectarlo a un ventilador mecánico, que es un aparato que suple la función de la musculatura y de los pulmones, mientras el paciente está en este estado grave”.
El profesional indicó que en promedio eran 7 días los que estaba un paciente conectado a este soporte en la región, aunque en algunos casos de otras zonas hay quienes han llegado a estar de 15 a 20 días con ventilación mecánica.
"No hay un tratamiento efectivo para el coronavirus, sin embargo los pacientes, incluso los más graves, logran salir adelante si es que le damos el soporte ventilatorio” Patricio Sepúlveda, kinesiólogo.
Sacrificio familiar
Susan Portilla es enfermera de la Unidad de Paciente Crítico Adulto del Hospital de Coquimbo desde hace 7 años, admite que desde el verano que los equipos médicos se han estado preparando, en infraestructura, la reconversión de camas, las capacitaciones, los elementos de protección personal (EPP) proceso que ha sido desgastante, sin embargo lo más complejo ha sido el aspecto familiar.
Su esposo trabaja en faena y viaja constantemente, por lo que decidieron como familia alejarse de su hija de 5 años y llevarla con su madre que tiene factores de riesgo, “con mi esposo decidimos segregarnos y hace una semana que ya no la veo”.
“En mi caso mi hija es autista, estaba full terapias, estaba empezando el colegio, se quedó todo eso entrampado y tuvimos que reorganizar toda la vida familiar y ahora no sabemos qué va a pasar” relató Susan.
Una situación similar vive Verónica Cuellar, enfermera UPC del Hospital de La Serena.
“Todos somos personas que tenemos familias detrás y en este contexto de la pandemia muchos hemos dejado la familia a resguardo con el resto, en mi caso mis hijos están con mis suegros, yo estoy con mi esposo en la casa, que él también trabaja en el área de la salud, y nosotros visitamos a nuestros hijos, le vamos a dejar las cosas por afuera de la casa para evitar riesgos de contagios para mis suegros y mis hijos”.
“Lo fundamental es el apoyo de la familia, el poder expresar los sentimiento que uno tiene y tratar de liberarlos para no ir acumulando ese peso emocional que la verdad es mucho” Verónica Cuellar, enfermera.
Un escenario que viven gran parte de quienes están en la primera línea y expuestos constantemente a contagios, es por eso que el apoyo de los mismo colegas se hace muy necesario, puesto que muchos viven situaciones similares, alejarse de sus familias, mientras otros tienen a sus seres queridos en otras ciudades y el equipo es su única red de apoyo.
Trabajo en equipo
“El paciente, sobretodo el paciente covid que está en ventilación mecánica, requiere de mucha atención porque el ventilador mecánico cuando no es bien manejado puede dañar incluso los pulmones, es por eso que además del recurso del equipo técnico, necesitamos el equipo humano adecuado para manejarlo” precisó el kinesiólogo.
Allí cada uno tiene su función y rol definido, incluso el auxiliar de aseo, quien tiene la misión de desinfectar el espacio para evitar contagios en los lugares de mayor riesgo.
La coordinación de los equipos es fundamental, diariamente al iniciar un turno se reúnen y evalúan la condición de los pacientes, quienes pueden o no salir de la intubación, los medicamentos que requieren, terapias, entre otros aspectos.
“Cada uno tiene su función bien definida y depende mucho del apoyo que nos damos entre nosotros y también en la confianza y formación que tiene cada uno” agregó Sepúlveda.
Las emociones
El miedo a contagiarse, la preocupación por las familias, perder un paciente, la presión, largas horas de trabajo, sensación se claustrofobia tras estar horas con los EPP, son algunas de las situaciones que han debido enfrentar los funcionarios de la salud.
“Ha llegado personal nuevo que a veces no tiene las capacidades suficiente para trabajar con paciente crítico y hemos estado en la formación de esa gente, entonces es un desgaste grande para todo el equipo, pero dándonos fuerza entre nosotros mismos, la familia que tenemos detrás y que nos apoyan y sobre todo la vocación porque lo que nos preocupa siempre como enfermeros es que el paciente esté bien” explicó Cuellar.
Desde enero que se vienen preparando, tanto en equipamiento, capacitaciones, pero también emocionalmente, “tratando de afiatarnos como equipo para los turnos de trabajo dentro de las unidades, porque el ingreso hacia el área covid implica vestirse completo, tener los EPP, entonces es un desgaste asociado a lo habitual que tenemos en nuestra unidad que ya por si es una unidad desgastante con pacientes que están muy graves que tienen familias detrás” agregó la enfermera del Hospital de La Serena.
“Es muy importante el refuerzo positivo que nos damos como equipo, hacemos algo que se llama el doble check, que es yo le reviso a mi compañero que esté bien vestido y el me revisa a mí y así nos aseguramos que al momento de estar con el paciente tengamos todos los elementos de protección adecuados” finalizó Patrick Sepúlveda.